Sterilization Indicators Consumables Manufacturers
Gli indicatori di sterilizzazione Eray MedTech sono strumenti fondamentali per convalidare l'efficacia dei processi di sterilizzazione, garantendo che attrezzature, strumenti o materiali raggiungano uno stato sterile. Sono ampiamente utilizzati nel settore sanitario, nei laboratori e negli ambienti industriali.
Con un'area edificabile di 20.310 metri quadrati, l'azienda dispone di un laboratorio di produzione purificato di classe 100.000, una sala per test microbiologici di classe 10.000, un laboratorio fisico e chimico locale di classe 100 e un sistema di stoccaggio standardizzato per materie prime e prodotti finiti.
Dal lancio del lotto iniziale di prodotti nel 2013, Eray ha continuamente arricchito le sue categorie di prodotti. I nostri prodotti coprono maschere protettive, materiali di consumo infermieristici, materiali di consumo per il controllo sensoriale, strumenti chirurgici, fornendo soluzioni mediche usa e getta sicure, efficienti ed ecocompatibili per le istituzioni mediche di tutto il mondo.
As a professional OEM Sterilization Indicators Consumables Manufacturers and ODM Sterilization Indicators Consumables Factory, L'azienda ha superato la norma ISO 13485 e altre certificazioni del sistema di qualità e alcuni dei suoi prodotti hanno ottenuto la certificazione CE e i permessi di archiviazione FDA e ha stabilito rapporti di cooperazione a lungo termine con molte istituzioni mediche e distributori nazionali ed esteri.
-
Jan 30. 2026
Mascherina protettiva monouso: è ancora la scelta migliore per la tutela quotidiana della salute?Le maschere protettive monouso rimangono uno dei prodotti di protezione individuale più utilizzati nel settore sanitario, nei luoghi di lavoro industriali e nella vita quotidiana. Con la crescente consapevolezza della qualità dell’aria e dell’igiene, le maschere protettive mon...
Read More -
Jan 22. 2026
Che cos'è un trocar medico e come viene utilizzato nella chirurgia moderna?Nel campo della medicina, soprattutto durante gli interventi chirurgici, la precisione e la sicurezza sono fondamentali. Uno degli strumenti che svolgono un ruolo fondamentale negli interventi chirurgici minimamente invasivi è il trequarti medico. Ma cos’è esattamente un trequ...
Read More -
Jan 15. 2026
A cosa serve un trequarti medico? Perché è indispensabile per la chirurgia laparoscopica?Quando si esegue un intervento chirurgico mini-invasivo laparoscopico, molte persone prestano attenzione solo alla "telecamera" e agli "strumenti chirurgici", ma raramente si concentrano su un componente cruciale: il trequarti medico. Tuttavia, nella chirurgia reale, senza tre...
Read More
L'efficacia del processo di sterilizzazione è direttamente correlata alla sicurezza del paziente e all'affidabilità dei risultati di laboratorio. Gli indicatori di sterilizzazione, in quanto strumenti chiave per verificare l’efficacia della sterilizzazione, forniscono prove conclusive del funzionamento asettico attraverso metodi scientifici e diventano una componente indispensabile dei sistemi di controllo delle infezioni.
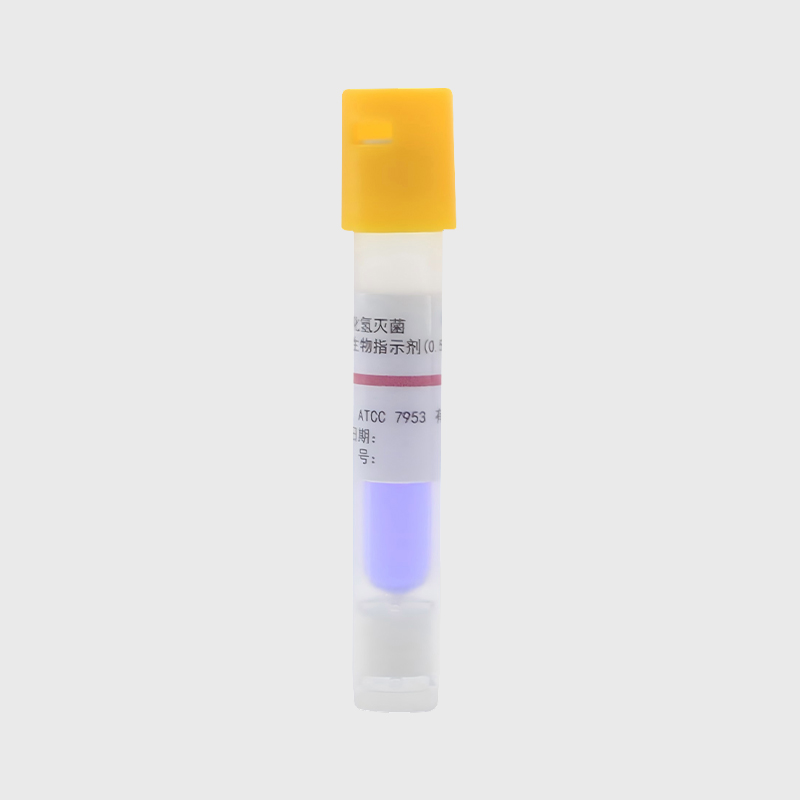
Indicatori di sterilizzazione operano in base alla loro sensibilità ai parametri chiave della sterilizzazione. Gli indicatori chimici utilizzano una reazione di cambiamento di colore irreversibile di inchiostri o coloranti specifici a temperature, tempi o concentrazioni chimiche specifiche per indicare visivamente se le condizioni di sterilizzazione sono state soddisfatte. Gli indicatori biologici utilizzano spore di Bacillus stearothermophilus altamente resistenti al calore come microrganismi di sfida. La loro sopravvivenza viene monitorata dopo la sterilizzazione attraverso la coltura post-sterilizzazione, fornendo la prova più diretta dell'efficacia della sterilizzazione. I nuovi indicatori elettronici utilizzano sensori di precisione per registrare parametri fisici come temperatura, pressione e saturazione del vapore in tempo reale, generando rapporti di verifica digitali. Questi approcci complementari formano un sistema di verifica della sterilizzazione multistrato. I moderni indicatori di sterilizzazione offrono caratteristiche tecniche distinte: possono rilevare con sensibilità deviazioni di temperatura di ±1°C ed errori temporali di ±5%. Il loro intervallo di risposta copre il tipico intervallo di temperature di sterilizzazione compreso tra 121°C e 134°C. Alcuni prodotti offrono anche modelli specializzati per la sterilizzazione a bassa temperatura, come l'ossido di etilene e il perossido di idrogeno.
L'uso corretto degli indicatori di sterilizzazione richiede un'attenta considerazione di diversi punti chiave: selezionare il tipo di indicatore appropriato in base al metodo di sterilizzazione (vapore, calore secco, prodotto chimico, ecc.); garantire che il posizionamento sia rappresentativo, in genere nell'area più impegnativa della camera di sterilizzazione; evitare il contatto con liquidi o strumenti taglienti, che potrebbero danneggiare le marcature; e garantire che gli indicatori biologici vengano incubati secondo le normative dopo l'uso, generalmente a 56-60°C per 24-48 ore. Tutti gli indicatori devono essere conservati in un ambiente asciutto e buio e le loro date di scadenza devono essere attentamente monitorate. È importante sottolineare che qualsiasi indicazione anomala deve essere considerata un fallimento della sterilizzazione, richiedendo l'immediata cessazione dell'uso del lotto in questione e l'indagine della causa.
Manutenzione di indicatori di sterilizzazione è fondamentale per garantire un monitoraggio affidabile della sterilizzazione e sono essenziali pratiche di gestione rigorose. Durante l'uso quotidiano, gli indicatori devono essere conservati in un luogo fresco e asciutto, lontano dalla luce solare diretta e da alte temperature e umidità. La temperatura consigliata è 15-25°C e l'umidità relativa non deve superare il 60%. Diversi tipi di indicatori dovrebbero essere archiviati separatamente. Le schede degli indicatori chimici devono essere sigillate per prevenire l'umidità e gli indicatori biologici devono essere refrigerati e utilizzati entro la data di scadenza. Prima dell'uso è necessario verificare l'integrità della confezione. Per gli indicatori chimici, è necessario verificare la normalità del colore. Per gli indicatori biologici, il terreno di coltura deve essere confermato privo di essiccazione o contaminazione. Durante ciascun ciclo di sterilizzazione, l'indicatore deve essere posizionato nel punto più difficile all'interno della camera di sterilizzazione, in genere al centro degli articoli sterilizzati o vicino allo scarico. Leggere i risultati immediatamente dopo l'uso, leggere le schede degli indicatori chimici entro il tempo specificato e mantenere una temperatura dell'incubatrice costante di 56-60°C per gli indicatori biologici. È essenziale una verifica regolare della qualità degli indicatori e ogni nuovo lotto viene sottoposto a test di prestazione. Per gli indicatori biologici, è necessario utilizzare controlli positivi per verificare i risultati dell'incubazione. Stabilire un sistema completo di tenuta dei registri, che dettaglia la data di utilizzo, i parametri di sterilizzazione e i risultati del monitoraggio per ciascun lotto di indicatori, con un periodo di conservazione di almeno tre anni. Gli indicatori scaduti devono essere smaltiti secondo le procedure prescritte e non devono essere utilizzati. Gli operatori devono inoltre ricevere una formazione professionale regolare per garantire che siano competenti nell'uso dei vari indicatori e nell'interpretazione dei risultati. Attraverso una manutenzione e una gestione standardizzate, è possibile garantire che i dati di monitoraggio della sterilizzazione siano accurati e affidabili, fornendo una forte garanzia per la sicurezza medica.


































 CONTACT US
CONTACT US